�����ٴ��ϣ������߶ȿ����Զ�������Ѫ�ܼ����IJ��ˣ�ҽ�����Ὠ����һ��DSA��顣�����ٻ��߲����⣺“�Ҷ�����CT��MRA��������ȷ����?Ϊʲôҽ����Ҫ������DSA�����?���ߣ�Ϊʲô��һ��ʼ��������DSA�����?”
����Ϊ�˻ش��ߵ����ʣ�����ר���뵽�Ϻ���ʮ���Կ�ҽԺ��Ѫ�ܲ���������������ʿΪ��ҽ��
����������ʿָ�����Զ�������Ӳ����Ѫ˨�γɡ���խ���������Զ����ס��Զ������ˡ��Զ���������Ѫ�ܲ���������ٴ��ϱ�������Ӱ��ѧ�������ȷ����IJ�λ�����س̶ȵȡ���ǰ����Ѫ�ܲ��ĸ���������ޣ����������ϸ����ͺ��ڼ����������Ӧ�ã���Ӱ��ѧCT��MRI��DSA��PET�ȼ���������ߣ���������Ѫ�ܲ�ѧ�ķ�չ����������DSA������Ϊͻ����
����DSA��һ�ֿ��������۲쵽Ѫ�ܲ���ļ�鷽ʽ������ȫ�������ּ�ӰѪ����Ӱ(Digital Subtraction Angiography�� DSA)���ǽ�����Ѫ����Ӱ�������������ϵ�һ�ָ߶����Ƽ�����ͨ�����̶���(һ��ѡ���ҹɶ���)����һ�����ʺ͵��ܣ��ڵ�˿�����£��ӹɶ������ж��ϴﵽ����������˳��ѡ����Ҫ��ʾ��Ѫ�ܣ�ע�뺬����Ӱ��;ͬʱ������Ӱ����������Ѫ�ܹ켣����X����Ƭ�������ͨ�����Ӽ����ȥ���Ǻ���������֯�ĸ��ţ����ɻ����������Ѫ����Ӱ��

������ �Բ�λDSA����ͼ

������ ����λDSA����ͼ
����DSA��MRA��CTA��������
����MRA(�Ź���Ѫ�ܳ���)��TOF-MRA���ٴ�Ӧ����㷺��MRA���������ص�����������Ҫע����Ӱ���Ϳ�����ɣ��������к˴Ź�����ʱͬʱ���У����Ƕ���Ѫ�ܼ������ķֱ��ʽϲ������Ϊ��Ѫ�ܼ�����ɸ�顣
����CTA����Ҫע�京�����Ӱ��������֮ǰ��Ҫ�˽����������(��Ӱ��ͨ��������й)�����Կ�����ɣ�����ʹ���٣��ֱ���Ҳ��MRA������ߣ�������Ϊ���������Ѫ�ܼ����ķ�����
����DSA�������������ʾ���ڶ��������������ڴ�Ѫ�ܼ��������Ѫ��ͼ���ɲⶨ������Ѫ���������ԣ�Ŀǰ�ѱ�Ӧ������Ѫ�ܲ���飬�ر��Ƕ��ڶ����������������εȶ��Զ�λ��ϣ����ǽϼѵ�����ֶΡ��������ṩ�����ȷ�в�λ�����ҶԲ���ķ�Χ�����س̶ȣ�Ҳ��������˽⣬Ϊ���������ṩ�ɿ��Ŀ����ݡ����⣬����ȱѪ����Ѫ�ܲ���Ҳ�нϸߵ���ϼ�ֵ��DSA���������ʾ������ǻ��խ����������֧ѭ����������ȣ������Գ�Ѫ������Ĥ��ǻ��Ѫ���ɽ�һ���������³�Ѫ�IJ����綯������Ѫ�ܻ��Ρ�Ӳ��Ĥ���������ȡ�����ٴ�����DSAΪ�����Ѫ�ܲ����“���”��
����������ʿָ����DSA���ڴ����Լ�飬��ˣ���ѡ���������MRA��CTA��飬��Ҫ��һ����飬�ر�����Ҫ��һ�����Ƶ�ʱ��ͨ��DSA��ȷ��ϡ���ЩѪ�ܼ�������DSA����ͬʱ�����н������ơ�
������ ������ʿ���ڽ��н�������
������Ѫ����Ӱ��—��Ӧ֢������֢
������Ӧ֢
����(1)����Ѫ���Բ��䣬���Ѫ�Ի��������Ѫ�ܲ��䡣
����(2)�Է�������Ѫ������Ĥ��ǻ��Ѫ(SAH)�����顣
����(3)ͷ�沿��Ѫ���ԡ���Ѫ����������ǰ�˽�Ѫ��״����
����(4)�۲���ռλ�Բ����Ѫ�����ڽ�Ѫ�ܵĹ�ϵ��ijЩ�����Ķ��ԡ�
����(5)ͷ�沿����Ѫ���Լ������ƺ顣
����(6)������ʱ�Ի�������һ�ྱ�ڶ������������������ұ������������Ļ��ߡ�
��������֢
����(1)���ص���������ؼ�״�ٹ��ܿ������ߡ�
����(2)��Ѫ���������쳣�������س�Ѫ������Ѫ�Լ����ߡ�
����(3)�������ġ��λ������ܲ�ȫ�ߡ�
����(4)�������ڣ��Ըɹ���˥���ߡ�
����(5)����ȷѪ���Բ����Ѫ�����䣬����Ѫ�����������������ָ���Ļ��ߡ�
����(6)��Թ��������ߡ�
������ԴŹ���(MR)��CT �ͳ�����Ӱ��������豸��DSA������ƫ�������ơ�
����DSAѪ�ܽ�������ҽѧӰ���豸�ĵ����£����ô����롢��˿�͵��ܵ���е�����е���������ƣ���������Ϊ����һ��ѧ�ơ����������ǽ�����ơ��ڿ�����֮����������Ʒ�����
����������Ҫ��ʲô����?
�����������˼����������ϵͳ�����ġ�������ʿ���ܣ����������ּ�ӰѪ����Ӱ(DSA)ϵͳ��֧���£�����Ѫ���ڵ��ܲ���������ͨ��ѡ������Ӱ��˨�������ų��Ρ���е�����ҩ����͵Ⱦ��巽�������ۼ�������Ѫ��ϵͳ�IJ��������Ϻ����ơ�����һ�����˵����ٴ�������Ϊ�������뼹��Ѫ�ܼ����������µ�˼·������;��������Ѫ�ܼ�������ͳ�����ֶ���ҩ��������������������Ժʹ�ͳ�Ŀ������������ϣ�ʹԭ�������������Ƶ���Ѫ�ܼ����õ�������Ч������Ķ���������ͨ�ġ�����ʵ������������������Ѫ�ܹܵ����ƣ��Ӵ��ȸ����ĸ��ɹ������̹ɶ������˿�ֻ�д�Լһ��С������С�������ɴ˽��룬���������Զ�����ͨ����֮����Ѫ��֧�ܡ��������ҡ�����Ȧ�Ƚ�����ϾͿ���ͨ�����ܵ�������Ѫ�ܺͰв��䣬���ٳſ�������խ������Ѫ�ܣ���Ӧ�õ���Ȧ�����������ͳ�Ѫ�㡣
�������뼼����Ҫ���������뼹��Ѫ�ܲ�
����ȫ��Ѫ����Ӱ����
����������ͨ�����ȸ���С�п��ͽ�Ѫ�ܣ�������Ĵ��ԡ����ܹ����ֺ�����ϸѪ�ܲ��䣬�ṩ����ȷ��Ѫ��Ӱ��Ϊ���������ṩȷ���ݡ�
���������Թ�����������˨��
��������ʹ�Թ������߱�����Ѫ�ܶ�������ͨ���ϴ�̶ȼ���������ʧ�ƫ̱�IJ������������ͼ��ٲм��ķ��������߷�����6Сʱ�ڵ���ҽԺ���﷽Ϊ��Ч��Խ��Խ�á�
������еȡ˨��
���������ܾ����ɶ����������ڣ�����Ѫ����Ӱȷ��Ѫ˨λ�ã�Ȼ��Ѫ˨ȡ����������������Ѫ����ͨʱ�䣬�ָ�Ѫ�ܳ�ͨ���ر������ڴ�Ѫ�ܱ�����Σ�ؼ�֢���ߡ�
���������Զ�����խ֧����������
�����ھ���(��ȫ��)����£����ɶ������̷��ö����ʣ����ʿ�����ϵͳ����֧�ܷ���Ѫ����խ��λ�������������š�֧��ֲ�룬ʹ��խ��λѪҺ�ָ�����ƣ��Ӷ�����֢״�ﵽ����Ŀ�ġ�
����������˨������
����ֻ��Ҫ�ڲ��˴��ȸ�������С�пڣ���һ����ϸ�����ܾ�Ѫ�ִܵ���Ҫ���ƵĶ�������λ���������ڶ����dz���ϸ�ĵ���Ȧ���ﵽ�ܺ����ƶ�������Ŀ�ġ�������Ƶķ���֮һ��
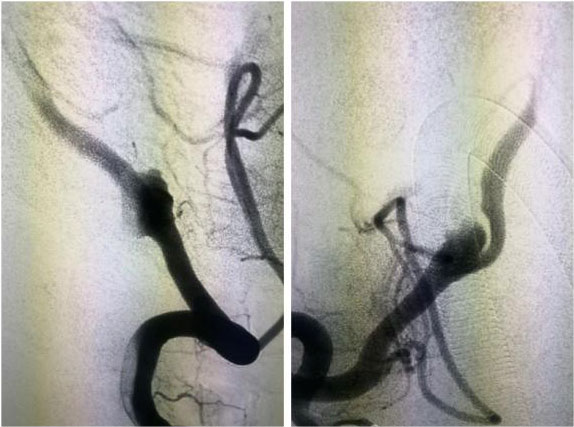
������ һλ������������ǰӰ��
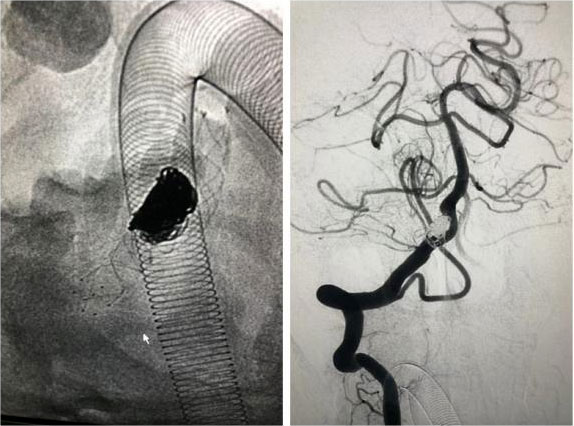
������ ������Ӱ��ʾ����������Ӱ��˨���ɹ�
�����������Ƶ�����
�����������Ʋ�ͬ�ڴ�ͳ�Ŀ����������в���������С����������ʱ�����̵��ص㣺
����1.����������������ۣ����뼼�������˿�������������֯���ˣ���������ʱ�����̣�����֢�١�
����2.��Ӧ֢�㣬���Խ���֢�٣�����������������С��ʱ��̣��Բ��˶��������ᣬʹ��С��Σ�յ�;��Щ��ϲ�֢������ܿ���������ȫ��Ļ��ߣ���һ���õ�ѡ��
����3.��ݡ�Ѹ�٣����������ڽ�������¿��Կ���ʵʩ���缱����Ѫ˨�Ľ������ơ���ɹɶ������̣��������ܲ�������Ѫ�ܣ��������������ӻ�ʮ���������ɣ���������̵�ʱ�������Ѫ����ͨ���������֯�����ڼ����Թ����Ļ�еȡ˨���ƾ��ǽ������ƿ�ݵĽϼ����֡�
����4.����������������ಹ�䣬�л���ϡ����磺����Զ��������Σ�ֱ�������г����˴�Ѫ�ࡢΣ�ոߣ������Ȳ���˨������С���������Ѫ����������ȫ�о���ȫ���ڸ�Ѫ�����������г�Ѫ���ÿ��ƣ��������г�����ȫ�У�������ǰ˨����ͻ�����������ʺͰ�ȫ�ԡ�����������������(Ҳ���ӽ�����)��Ѫ�ܼ����������б����Ƴ磬���ǽ������뿪�������л���ϵĽ����
������ �Ϻ���ʮ���Կ�ҽԺDSA�����������䱸��˫C��Ѫ����Ӱϵͳ
����������˫(��)C��Ѫ����Ӱϵͳ(DSA)��Ŀǰ�Ƚ��Ľ�������豸����ӵ���¼���ƽ̨������ʽ������ƣ�ȫ�� 2KӰ������DoseWise���߷�����ϵ����ת�ɼ���ʵʱ3D�������ŵ㣬ʹ�豸ʹ�ø��������㡢����ȫ;ͼ��ķֱ�����ߣ�Ѫ�ܵ���ʾ��������;�������;�������������ȫ������ݡ���ȷ��ɡ�
������Ѫ�ܿ����Ϻ���ʮ���Կ�ҽԺ“258ѧ�ƽ����ʵǼƻ�”�����ص㽨��ѧ��֮һ����Ѫ�ܽ��뼼����ҽԺ��չ����DSA�����м���ʸߡ�ϸ��ȷ�����ƣ����ڶ���������Ѫ�ܲ���ϵĽ����ҽԺӵ��DSA(Digital Subtraction Angiography���ּ�ӰѪ����Ӱ����)���������ҡ�ȫ���ֻ�Hybrid-OR���������ң��䱸��˫C��Ѫ����Ӱϵͳ(DSA)��ȫ���ִŹ���3.0T ���߶�125��iCT�ȴ����豸��
��������������ҽʦ�Ŷӽ��к�����������������Ѫ�ܲ���������ˮƽ��������Ŀǰ��ҽԺ�ɿ�չ�Ľ������ư����ڶ�����(����Ĥ��ǻ��Ѫ)����Ѫ����խ������ȱѪ����Ѫ�ܲ����Զ��������εȡ��ѿ�չ��Ѫ���ڽ������������ۼƴ��������

������ �����Է�ί�䷢ҽԺ“ʾ��������������”
����2019��12��6��—8�գ�������������ί�����з��ι���ίԱ��(���“��������ί�Է�ί”)“2019�������з��ι����ܽ��”���人�ٿ������ϣ��Ϻ���ʮ���Կ�ҽԺ��Ϊ��������ί�Է�ί “ʾ��������������”��
������Ϊ“ʾ��������������”���Ϻ���ʮ���Կ�ҽԺ��˼�Ժǰ���ȡ�ר�ƾ��Ρ�Ժ�����Ϊһ��Ķ�ѧ�ơ���ģʽ���о���ƽ̨����ͨ��“�����м�����ɫͨ��”�� DNT����Ѵﵽ27����(���ʱ�DNTΪ1Сʱ����)������Ŀ���ɹ����������Ϻ���“����ҽ�Ʒ���Ʒ��”��
��һƪ���������������� �����Ĵʼ�ʹ��
��һƪ������Ϣ���Ϻ���ʮ���Կ�ҽԺ���У��з磩ɸ�����↑����